Recente nieuws items van Oncomid
Oncomid organiseert voor tweede keer kennis- en fietsevent

Op 21 september organiseert Oncomid voor de tweede keer het unieke kennis- en fietsevent ‘Beweging in Behandeling’. Het sportieve en wetenschappelijke evenement is bedoeld voor iedereen die werkt in de zorg en andere geïnteresseerden en combineert gezond bewegen met inspireren en kennisdelen.
Bewegen is gezond en heeft een positief effect op medisch herstel. Daarom wil Oncomid graag dat bewegen een essentieel onderdeel wordt van een oncologisch behandeltraject. Met de organisatie van Beweging in Behandeling wil Oncomid dit onderwerp extra aandacht geven. Dit jaar staat het thema rehabilitatie centraal: het fit maken van patiënten, na een operatie of behandeling.
Kennis en inspiratie op één dag
De dag is opgebouwd uit een ochtend- en een middagprogramma. In de ochtend kun je (samen met je collega’s) meefietsen in De Ronde van Oncomid en in de middag kun je je laten inspireren tijdens een interessant symposium met lezingen en workshops over het onderwerp rehabilitatie. Je kunt je voor de hele dag of voor de afzonderlijke dagdelen inschrijven.
 Schrijf je snel in en maak kans op een Brompton E-bike!
Schrijf je snel in en maak kans op een Brompton E-bike!
Heb je een extra duwtje in de rug nodig? Wij verloten onder alle inschrijvingen een een Brompton Electric C Line Urban.
Het belooft een sportieve en inspirerende dag te worden, die je als vooruitstrevende zorgprofessional zeker niet wilt missen!
Onderzoek naar interactieve 3D-modellering bij nierkanker
In de Oncomid-regio wordt binnen het expertteam Prostaat | Blaas | Nier | Zaadbal volop onderzoek gedaan naar de wijze waarop interactieve 3D-modellering van invloed kan zijn op het behandeltraject van een patiënt met nierkanker.
Zo loopt er binnen Meander Medisch Centrum op dit moment een pilot over het gebruik van 3D-modellen van Visible PatientTM (VP) bij de specialismen Urologie, GE-chirurgie en Longchirurgie. Uroloog bij Meander Anne Lont zegt hierover: “Een 3D-model geeft een beter beeld van de anatomie van de nier en brengt soms dingen aan het licht die op de CT-scan niet te zien zijn. Wetenschappelijk onderzoek zal uiteindelijk moeten uitwijzen of deze techniek daadwerkelijk tot betere uitkomsten leidt. Maar de verwachting is dat met 3D-modellering het behandelplan nauwkeuriger kan worden gemaakt, waardoor het percentage patiënten waarbij dit plan precies kan worden gevolgd stijgt.”
Onderzoek
Nader onderzoek naar het effect van 3D-modellering in VR wordt sinds een maand gedaan door Robert Spaans, zesdejaars student Technische Geneeskunde. Binnen het St. Antonius Ziekenhuis probeert hij inzichten te verkrijgen in de rol die 3D-technologie speelt bij de preoparatieve planning van een gedeeltelijke nierverwijderende operatie. Mogelijk zou de inzet van deze techniek uiteindelijk kunnen resulteren in effectievere behandelplannen, waardoor de kans op complicaties wordt verkleind en uiteindelijk de wachttijden omlaag kunnen worden gebracht. Robert zegt hierover: ‘In de recente jaren is de toepassing van 3D-technologie op diverse afdelingen in Nederland merkbaar toegenomen. Ook hier binnen urologie zetten we de eerste stappen om te onderzoeken of 3D-technologie, geïntegreerd met virtual reality, operationele inzichten oplevert die waardevol zijn bij ingrepen voor kleine niertumoren.’
Vanzelfsprekend dient eerst gedegen onderzoek te worden gedaan, voordat daadwerkelijk kan worden gesteld wat de effecten zijn. Wel zijn we er als regio trots op dat de zorgprofessionals binnen de expertteams kennis delen en samen onderzoek doen. Hierdoor verbeteren ze samen de zorg voor mensen met nierkanker.
>> Lees meer over hoe het expertteam Prostaat | Blaas | Nier | Zaadbal samenwerkt.
Expertteam Lever | Alvleesklier | Galweg | Galblaas publiceert cijfers
Vandaag heeft het Oncomid-Expertteam Lever | Alvleesklier | Galweg | Galblaas als tweede van de 13 regionale tumorwerkgroepen van Oncomid een aantal van haar cijfers gepubliceerd. Op de speciale pagina krijg je onder meer inzicht in het aantal alvleesklier,- lever- en galwegoperaties, nieuwe patiënten en de opnameduur na een operatie. Ook vind je hier het rapportcijfer dat patiënten geven aan de zorgverlening van de betrokken specialisten.
MDL-arts bij het St. Antonius Ziekenhuis en voorzitter van het expertteam dr. Robert Verdonk benadrukt het belang van het delen van transparante cijfers voor de patiënt: ‘Als team zijn we van mening dat het inzichtelijk maken van (voor de patiënt relevante) cijfers enorm waardevol is. Het geeft inzicht in waar we ons als expertteam elke dag mee bezig houden en laat zien voor hoeveel patiënten we elk jaar het verschil proberen te maken. Ik ben er trots op dat we dit als tweede tumorwerkgroep binnen Oncomid hebben kunnen realiseren’.
>> Bekijk de cijfers van expertteam Lever | Alvleesklier | Galweg | Galblaas
Expertteam Slokdarm | Maag publiceert cijfers
 Vandaag heeft het Oncomid-Expertteam Slokdarm | Maag als eerste van de 13 regionale tumorwerkgroepen van Oncomid een aantal van haar cijfers gepubliceerd. Op de speciale pagina krijg je onder meer inzicht in het aantal slokdarm- en maagoperaties, nieuwe patiënten en de opnameduur na een operatie. Ook vind je hier het rapportcijfer dat patiënten geven aan de zorgverlening van de betrokken specialisten.
Vandaag heeft het Oncomid-Expertteam Slokdarm | Maag als eerste van de 13 regionale tumorwerkgroepen van Oncomid een aantal van haar cijfers gepubliceerd. Op de speciale pagina krijg je onder meer inzicht in het aantal slokdarm- en maagoperaties, nieuwe patiënten en de opnameduur na een operatie. Ook vind je hier het rapportcijfer dat patiënten geven aan de zorgverlening van de betrokken specialisten.
Voorzitter van de werkgroep prof. dr. Jelle Ruurda, gastro-intestinaal en oncologisch chirurg: ‘Ik denk dat patiënten behoefte hebben aan betekenisvolle gegevens. Daarop kunnen ze hun keuze voor het ziekenhuis waar ze behandeld willen worden baseren. Ik weet dat ook de Nederlandse Federatie van Kankerpatiëntenorganisaties (NFK) hier bijvoorbeeld ook veel waarde aan hecht! Een mooie ontwikkeling dus, waar we als tumorwerkgroep trots op zijn!’
Beweeg- en kennisevent Oncomid groot succes!
Op zaterdag 9 september vond het beweeg- en kennisevent ‘Beweging in Behandeling’ plaats. Ruim 75 zorgprofessionals en andere geïnteresseerden stapten op de fiets om de Ronde van Oncomid af te leggen en volgden, na een gezonde lunch een interessant symposium, waarbij sprekers vanuit verschillende disciplines vertelden over prehabilitatie. Een sportieve en inspirerende dag waar zowel deelnemers als organisatie met veel plezier op terug kijken!
De ochtend startte grijs en mistig. Echter, zodra initiatiefnemers Ernest van den Bemd en Jan Willem van den Berg het startsein gaven, brak de zon door. Ruim 75 deelnemers met verschillende achtergronden én soorten fietsen reden vanaf het UMC Utrecht door de prachtige buitengebieden rondom Utrecht. Halverwege werden ze warm onthaald met koffie en koekjes bij Huisartsenpraktijk De Groene Kernen in Groene Kan. In deze lommerijke omgeving konden de fietsers even op adem komen en elkaar ontmoeten.
Na het tweede deel van de Ronde te hebben afgelegd kregen de sportieve deelnemers een medaille en werden ze getrakteerd op een gezonde lunch. Volop nieuwe energie kon worden gestart met het tweede deel van de dag: het symposium.

Zonnige start van de wierronde

Koffiestop bij Huisartsenpraktijk De Groene Kernen

Fietsen door de buitengebieden van Utrecht

Jan Willem en Ernest wachten de sportieve fietsers op

Een welverdiende medaille!

Uitreiking van de Gazelle E-Bike
Interessant symposium met inspirerende onderwerpen
De middag stond in het teken van prehabilitatie: het fit maken van patiënten tijdens een (in dit geval: oncologisch) behandeltraject. Oncomid voorzitter prof. dr. ir Koos van der Hoeven trapte de middag af, gevolgd door een lezing over Kanker en Bewegen door prof. dr. Anne May van het UMC Utrecht.
Daaropvolgend kwam de ENHANCE-studie uitgebreid aan bod. Dr. Martijn Stuiver deelde met de aanwezigen hoe de studie, die blaaskanker patiënten helpt bij het fitter worden voorafgaand aan een blaasverwijderende operatie, is vormgegeven. Emine Akdemir, PhD interviewde vervolgens een patiënt die aan deze studie heeft deelgenomen over zijn ervaringen. Vervolgens nam dr. Karin Valkenet de aanwezigen mee in de wereld vaan de patient persona’s en vertelde Femke van Leeuwen, diëtiste bij het UMC Utrecht over de rol van voeding bij prehabilitatie.
Na een korte pauze vervolgde fysiotherapeut Linda van der Worp van Ziekenhuis Gelderse Vallei het symposium met een presentatie over het Xtrafit programma. Aansluitend informeerde Kristel van Asselt de zaal over leefstijlinterventies door de eerste lijn bij kanker, waarop drs. Ernest van den Bemd en prof. dr. Frank Backx de fiets in het zonnetje zetten door uit te leggen over de potentie van de fiets bij het inzetten bij prehabilitatie en preventie.
Tot slot pitchten de twee jonge, enthousiaste onderzoekers Rick Verheijden (promovendus medische oncologie) en Petra Bor (fysiotherapeut en PhD-student) hun onderzoeken aan een tweekoppige jury, bestaande uit gynaecoloog Henk Schreuder en Koos van der Hoeven. Petra ging er uiteindelijk met de wisselbokaal vandoor dankzij haar onderzoek naar de inzet van beweegsensoren bij oncologische operaties. De prijsuitreiking van de Gazelle E-bike was de kers op de taart en met een gezellige borrel sloten we deze waardevolle dag af.
We kijken terug op een positieve, sprankelende dag die in het teken stond van beweging, kennis delen én verbinding. Op naar een volgende editie!

Een deel van de organisatie
Meer lezen over dit onderwerp?
>> Ernest en Jan Willem: twee fietsliefhebbers met een missie
Oncomid en Oncowest maken samen praatplaat Eierstokkanker
Op 4 juli 2023 namen Kees Gerestein gynaecologisch oncoloog (UMC Utrecht/Oncomid) en Marjolein Kagie gynaecoloog (Haaglanden Medisch Centrum/OncoWest) de praatplaat voor vrouwen met eierstokkanker in gebruik. Het doel van de praatplaat is om deze patiënten zo goed mogelijk te informeren en voor te bereiden op de vaak langdurige complexe behandelingen.
Daarnaast geeft de plaat ondersteuning voor de arts bij zijn of haar verhaal. De plaat is gemaakt door zorgverleners uit de regio’s Midden-Nederland en West-Nederland met medewerking van patiënten en patiëntenvereniging Olijf.

Gynaecologisch oncoloog Kees Gerestein (Oncomid)
Een handvat voor patiënt en arts
Om vrouwen met eierstokkanker van de juiste informatie te voorzien, zochten de gynaecologen, oncologen, verpleegkundig specialisten en casemanagers van de regionale oncologienetwerken Oncomid en Oncowest elkaar op. Samen kwamen ze tot de conclusie dat naast de algemene informatie die de patiënt krijgt over haar ziekte en de behandeling, juist ook de persoonlijke informatie van de arts tijdens het gesprek erg belangrijk is. Daarnaast hadden de zorgverleners een nadrukkelijke wens voor een praktisch handvat tijdens het consult, waarbij alle relevante informatie aan bod zou komen. Vanuit deze behoefte ontwikkelden de twee oncologienetwerken een papieren praatplaat voor in de spreekkamer.
“De diagnostiek en behandeling van eierstokkanker is een goed voorbeeld van regionale samenwerking binnen de oncologische zorg. De praatplaat maakt inzichtelijk waar een patiënt zich bevindt in dit traject en is daarmee een belangrijk hulpmiddel voor patiënten en hun naasten.” – Gynaecologisch oncoloog Kees Gerestein
Behalve informatie over de verschillende stadia van ziekte en de regiokaart waar welke behandeling wordt gedaan, staan er op de plaat tekeningen waarop patiënt en arts persoonlijke aantekeningen kunnen maken. Via QR-codes wordt aanvullende informatie gegeven over de ziekte, behandelmogelijkheden, maar ook over lotgenotencontact.
Op de achterkant van de plaat staan de verschillende behandeltijdlijnen met illustraties, waarmee ook niet Nederlands sprekende patiënten of laaggeletterden zich een beeld kunnen vormen over de behandeling. Na het gesprek met de arts neemt de patiënt de plaat mee naar huis. Ook kan de plaat mee naar een volgende afspraak.

Voorzitter Marjolein Kagie en casemanager Clasien Blom (Oncowest)
“De praatplaat met duidelijke afbeeldingen is voor mij en voor de casemanager een waardevolle aanvulling op de bestaande informatie die de patiënt tijdens het consult krijgt.” – Gynaecoloog Marjolein Kagie
De praatplaat is tot stand gekomen met medewerking van patiënten en Stichting Olijf. Carolien Schipper is coördinator Kwaliteit van zorg bij Olijf en weet wat er bij de doelgroep vrouwen leeft.
“Met deze praatplaat spelen we in op de wens van veel vrouwen die behoefte hebben aan overzichtelijke, maar ook tastbare informatie die zij kunnen bewaren.” – Carolien Schipper, coördinator Kwaliteit van zorg bij Stichting Olijf
Samenwerking voor de beste zorg voor de patiënt met kanker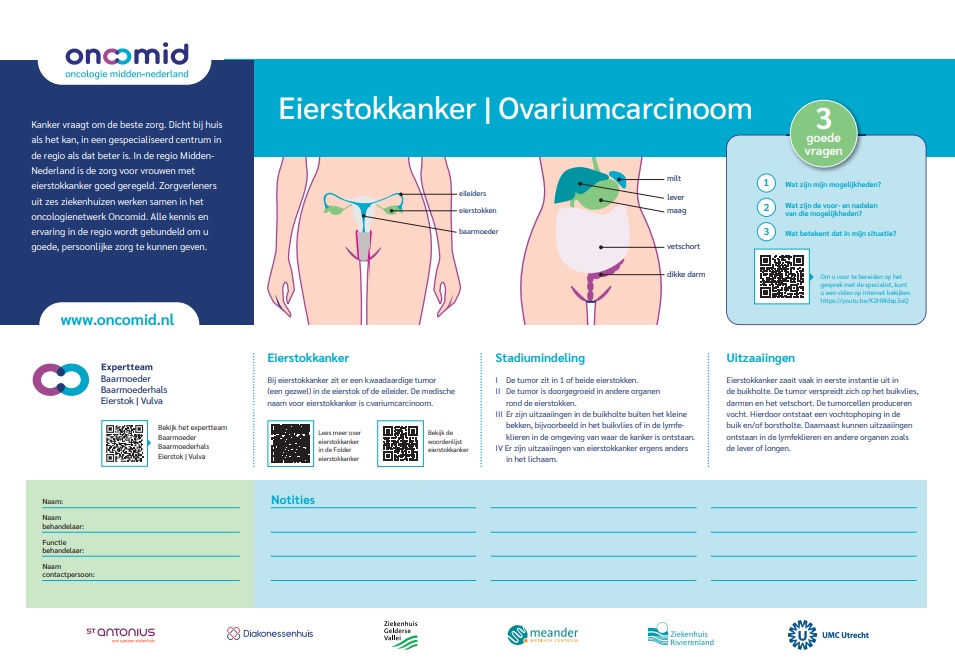
Kanker vraagt om de beste zorg. Dicht bij huis als het kan, in een gespecialiseerd centrum in de regio als dat beter is. In beide regio’s (Midden en West-Nederland) is de zorg voor vrouwen met eierstokkanker goed geregeld. Zorgverleners uit de verschillende ziekenhuizen werken samen en leren van elkaar. Dat leidt tot de beste en gelijkwaardige zorg in ieder deelnemend ziekenhuis. Alle kennis en ervaring wordt gebundeld om de patiënt goede, persoonlijke zorg te kunnen geven. Samen zorgen we voor diagnostiek en behandelingen volgens de nieuwste inzichten. Overal in de regio is de patiënt in goede handen.
>> Bekijk de praatplaat Eierstokkanker.
Ernest en Jan Willem: twee fietsliefhebbers met een missie
Twee fervente fietsers die elkaar in het UMC Utrecht ontmoetten: fietsondernemer én ex-patiënt Ernest van den Bemd en chirurg Jan Willem van den Berg. Samen zijn ze de aanjagers en drijvende krachten achter het Oncomid fietsevenement: ‘Beweging in behandeling’ dat op zaterdag 9 september 2023 voor het eerst plaatsvindt.
Want bewegen is gezond en heeft een positief effect op de behandeling van patiënten met kanker. Daarom wil Oncomid graag dat bewegen een essentieel onderdeel wordt van een oncologisch behandeltraject. “Met het fietsevenement zetten we de fiets – en het bewegen – in het zonnetje.”
“Wie in goede conditie verkeert, herstelt sneller van een operatie en loopt minder risico op complicaties of een hernieuwde ziekenhuisopname.”

Ernest van den Bemd
Van den Bemd is niet zomaar een fietsondernemer, hij is ook lid van het expertpanel Fietsen en Gezondheid van de vereniging van Sportgeneeskunde. “Fietsen is een krachtig geneesmiddel in de samenleving en de fiets kunnen we inzetten voor meerdere gezondheidsdoelen.
Fietsen, of bewegen in het algemeen, kan zeker een belangrijke rol spelen vóór, tijdens en na de (oncologische) behandeling. Als voormalig kankerpatiënt heb ik dit zelf ervaren. En ik ben vanuit mijn professie en persoonlijke ervaring dan ook een groot voorstander van de fiets als gezondheidsinterventie.”
Prehabilitatie als thema
Dat bewegen sowieso belangrijk is voor je fysieke en mentale gezondheid, vindt ook Jan Willem van den Berg. Als chirurg ziet hij daarnaast wat bewegen voor het herstel van zijn patiënten betekent. “Wie in goede conditie verkeert, herstelt sneller van een operatie en loopt minder risico op complicaties of een hernieuwde ziekenhuisopname.” Deze zogenoemde prehabilitatie is dit jaar het thema van het fiets- en kennisevenement.
Stap ook op de fiets op zaterdag 9 september 2023!
Stap – samen met je collega’s – op de fiets en rijd de ronde van Oncomid. Kies één van de mooie fietsroutes die in de regio Utrecht zijn uitgestippeld. Kies je voor de ronde van 20 kilometer of ga je voor de langere route van 35 kilometer? Welke afstand je ook kiest,

Jan Willem van den Berg
onderweg zorgt Oncomid voor een break met koffie en iets lekkers. Door zelf te fietsen, samen met andere deelnemers, ervaar je op een ontspannen manier direct welke fysieke en mentale gezondheidswinst dit oplevert.
In de middag vanaf 13.00 uur is er een symposium en zijn er gratis workshops voor zorgprofessionals en geïnteresseerden over prehabilitatie bij oncologische behandelingen en de inzet van de fiets daarbij.
Van der Bemd zegt tot slot enthousiast: “Het is toch een grote winst, dat je in het dagelijks leven eenvoudig de fiets kunt pakken en zo op een laagdrempelige manier aan je gezondheid kunt werken. Daar wil ik eenieder bewust van maken.”
Wil je je aanmelden of meer informatie over het event?
Sneller en beter patiënten bespreken met Vitaly 2.0.
 Een aantal ziekenhuizen binnen het Oncomid-netwerk heeft in het project Data Delen Midden-Nederland een mooie stap gezet op het gebied van gegevensuitwisseling: onlangs werd het digitale Vitaly-platform in gebruik genomen door de Oncomid expertteams Prostaat | Blaas | Nier | Zaadbal (urologie) en Baarmoeder | Baarmoederhals | Eierstok | Vulva (gynaecologie).
Een aantal ziekenhuizen binnen het Oncomid-netwerk heeft in het project Data Delen Midden-Nederland een mooie stap gezet op het gebied van gegevensuitwisseling: onlangs werd het digitale Vitaly-platform in gebruik genomen door de Oncomid expertteams Prostaat | Blaas | Nier | Zaadbal (urologie) en Baarmoeder | Baarmoederhals | Eierstok | Vulva (gynaecologie).
Voorzitter regionaal MDO en oncologisch uroloog bij het UMC Utrecht Peter-Paul Willemse was nauw betrokken bij de ontwikkeling van de regionale MDO-infrastructuur van Data Delen Midden NL en deelt in dit interview zijn bevindingen.
Hoe is het MDO Urologie ingericht?
Peter-Paul Willemse: “Met alle zes ziekenhuizen uit de regio hebben we afgesproken om elke nieuwe oncologische patiënt te bespreken. Uitzonderingen zijn laaggradige tumoren, zoals blaastumoren. Daarnaast bespreken we elke patiënt met een recidive of beleidsverandering. Dit sluit aan bij het advies van Soncos. We hebben bij Oncomid drie ziekenhuizen die patiënten presenteren. Dat doen we achter elkaar, omdat niet alleen de eerstelijns-specialisten moeten aansluiten (bij ons de uroloog, oncoloog en radiotherapeut), maar ook de radioloog, patholoog en nucleair geneeskundige beschikbaar moeten zijn. Op deze manier kunnen we de andere specialisten zo efficiënt mogelijk betrekken bij het MDO. Als Vitaly het toelaat, willen we bij een volgende update meer naar een voorbespreking toe om echelonnering in te voeren. Zo kun je minder complexe casussen in een keer bespreken en accorderen.”
Sinds wanneer werken jullie met de nieuwe versie van Vitaly?
“We werken met de nieuwste versie sinds april (2023, red.). De pilot heeft bij het MDO urologie gelopen, maar het platform draait inmiddels twee jaar en heeft al twee updates gehad. De efficiency is telkens vergroot, de layout is verbeterd, zodat je een beter overzicht hebt en in de drie minuten die je per patiënt hebt een goed beeld kunt krijgen van de casus. Nu is het ook mogelijk om alle relevante informatie direct uit de EPD’s te halen en in het Vitaly-platform te zetten.”
Wat betekent het hebben van een regionaal MDO voor de regionale samenwerking? En wat betekent dit voor de patiënt?
“Het feit dat je patiënten efficiënter kunt bespreken, betekent ook dat je meer specialisten kunt laten aansluiten bij het MDO. Hoe efficiënter een patiënt besproken wordt, hoe korter het gehele MDO duurt. Voordat we Vitaly gebruikten, hadden we als academisch ziekenhuis eerst een MDO met het ene ziekenhuis en dan met het volgende. Doe je een MDO voor de hele regio samen, dan moet je ook alle afspraken en richtlijnen gelijktrekken. Een goed MDO zorgt er dan voor dat regionaal dezelfde standaarden en behandelingen gehanteerd en geïnitieerd worden.”
“Het maakt dan eigenlijk niet meer uit naar welk ziekenhuis een patiënt gaat. Hij of zij krijgt overal dezelfde diagnostiek, dezelfde behandelingsvoorstellen en het advies wordt regionaal getoetst.”
“Het maakt dan eigenlijk niet meer uit naar welk ziekenhuis een patiënt gaat. Hij of zij krijgt overal dezelfde diagnostiek, dezelfde behandelingsvoorstellen en het advies wordt regionaal getoetst. Dat betekent regionaal een kwaliteitsstandaard. De zorg voor patiënten is nu al zo anders dan tien jaar geleden. De internationale en landelijke richtlijnen worden nu continu vernieuwd – wanneer dat zinvol is, niet slechts eenmaal per jaar. Als je in de regio in één MDO samenwerkt, heb je er alle specialisaties en interessegebieden bij zitten. We hebben specialisten met subspecialisatie die de vernieuwde richtlijnen oppakken en voortdragen, zodat deze meteen verwerkt kunnen worden in onze regionale protocollen en werkafspraken. De zorg is zo veel meer up to date en aangepast aan de nieuwste kennis en inzichten.”
Heb je tips voor andere regionale tumorwerkgroepen die in de toekomst met Vitaly gaan werken?
“Vitaly is nu naar de standaarden van de oncologische zorg ingericht. Je kunt het platform nu zo gebruiken en invullen dat je patiëntcasussen kunt graderen en meteen behandeladviezen kunt implementeren. Mijn advies voor nieuwe gebruikers is dat ze hun werkafspraken overzetten naar de richtlijnen in Vitaly, zodat ze daar heel praktisch mee kunnen werken.”
Wat heb je zelf kunnen bijdragen aan de ontwikkeling en implementatie van de nieuwe versie van Vitaly?
“Ik heb een bijdrage geleverd aan een aantal zaken, zoals de mogelijkheid van echelonnering, selectie en toewijzing van casussen. Ook heb ik advies gegeven over de layout en over het gebruik van het platform tijdens het werkproces van het MDO. Verder heb ik geadviseerd over medische toepasbaarheid en benodigdheden en mogelijkheden binnen regels voor overdracht van patiëntgegevens. Daarnaast heb ik gekeken naar klinische inpasbaarheid en gebruiksgemak tijdens het MDO. Tot slot heb ik parameters en het belang voor het uitvoeren van een goede kwaliteitscyclus van het MDO platform benoemd.”
UMC Utrecht verlicht behandeling leverkanker





Zo tref je in het verslag informatie over de vooruitgang die is geboekt op het gebied van samenwerking, scholing en multidisciplinair overleg. Ook vertellen we je over de stappen die we hebben gezet op het gebied van onder meer datamanagement, patiëntenparticipatie en ICT.
Benieuwd naar onze ambities voor 2024? Lees dan ons Jaarplan 2024.